Взаимодействие в здравоохранении: все, что вам нужно знать
- Данные
- 30 апреля 2025 г.
Взаимодействие в здравоохранении выходит за рамки простого подключения систем, обеспечивая бесперебойный обмен данными и улучшая координацию помощи между поставщиками. Этот блог объясняет взаимодействие в здравоохранении, каковы обязательные преимущества взаимодействия в здравоохранении, как его достичь и проблемы в его достижении, которые должны быть решены.
Читая о том, как американские медицинские учреждения принимают TEFCA (Trusted Exchange Framework и Common Agreement) для оптимизации обмена данными, я не мог не задуматься о своем собственном опыте за последние десять лет.
Работая над различными проектами в сфере здравоохранения, я неоднократно сталкивался с одним и тем же набором проблем: фрагментированными системами, хранилищами данных, выгоранием клинического и административного персонала и потерей доходов.
Более глубоко вникая в данные проектов и исследования рынка, я обнаружил, что почти 84% медицинских работников борются с функциональной совместимостью. Это связано с тем, что они полагаются на программные системы для различных целей, которые также создаются более чем 20 поставщиками. Неудивительно, что такая сложность приводит к операционному стрессу и неэффективности.
В современной среде здравоохранения спрос на унифицированные платформы, которые легко соединяют отделы и обеспечивают безопасный обмен информацией, никогда не был большим. Программное обеспечение для управления больничным программным обеспечением Он соединяет различные отделы и позволяет им получать информацию, которую они должны знать, не нарушая поток других отделов.
Поэтому я подумал о том, чтобы написать блог, который охватывает все детали взаимодействия в здравоохранении от важности до шагов, чтобы достичь проблем и многого другого.

Что такое взаимодействие в здравоохранении?
Взаимодействие в здравоохранении - это возможность доступа, обмена, интерпретации и использования данных беспрепятственно в различных информационных системах, устройствах и приложениях здравоохранения, независимо от организационных, географических и технологических границ.
Будь то местные клиники, крупные больницы или региональные сети здравоохранения, взаимодействие в здравоохранении помогает легко обмениваться, интерпретировать и использовать данные.
Это позволяет поставщикам медицинских услуг создавать интегрированную экосистему, которая делает информацию о пациентах легкодоступной для клиницистов, администраторов и даже пациентов. Совместимость в здравоохранении даже позволяет им безопасно обмениваться данными в разных отделениях и отделениях больниц (независимо от регионов).
Но как эти данные обмениваются через совместимые системы здравоохранения?
Это может быть личная информация пациентов, планы лечения, данные консультаций, данные об их посещениях, данные лабораторных тестов, история лекарств, побочные эффекты и аллергия.
Все это становится возможным благодаря API, которые действуют как мосты между различными приложениями здравоохранения, HIE, предоставляя сеть для электронного обмена медицинской информацией между организациями, HL7 и FHIR (Ресурсы оперативной совместимости быстрого здравоохранения).
Прежде всего, Облачные инженерные услуги Действуйте как герой технологического обеспечения, которое предлагает медицинским учреждениям централизованное хранение данных и доступ, масштабируемость и гибкость, бесшовную интеграцию с HIEs и расширенное сотрудничество между поставщиками с удаленным доступом через интернет.
Роль взаимодействия в современной доставке медицинских услуг
В ответ на ваш следующий вопрос: «Почему это важно? или какова важность взаимодействия в здравоохранении?», я бы сказал, что те больницы и хосписы, которые достигают взаимодействия, могут иметь:
- Скоординированный уход за пациентами в разных регионах для улучшения ухода за пациентами
- Принятие решений в реальном времени в масштабе
- Лучшая клиническая помощь принятия решений с аналитикой данных
- Упорядоченные рабочие процессы и административные процессы
- Снижение ошибок и затрат в здравоохранении
- Усиление вовлеченности пациентов
- Привлечение к совместным исследованиям, клиническим испытаниям и разработке инновационных решений в области здравоохранения
Каковы 4 уровня взаимодействия в здравоохранении?
По своему опыту работы над проектами по разработке программного обеспечения для здравоохранения я полагал, что сектор высоко структурирован, где совместимость ИТ-технологий в области здравоохранения имеет решающее значение для обеспечения безупречного обмена данными. В исследовании HIMSS я обнаружил, что стандарты совместимости в области здравоохранения подразделяются на четыре категории: основополагающие, структурные, семантические и организационные.
Давайте узнаем больше об этих четырех уровнях взаимодействия в отрасли здравоохранения:
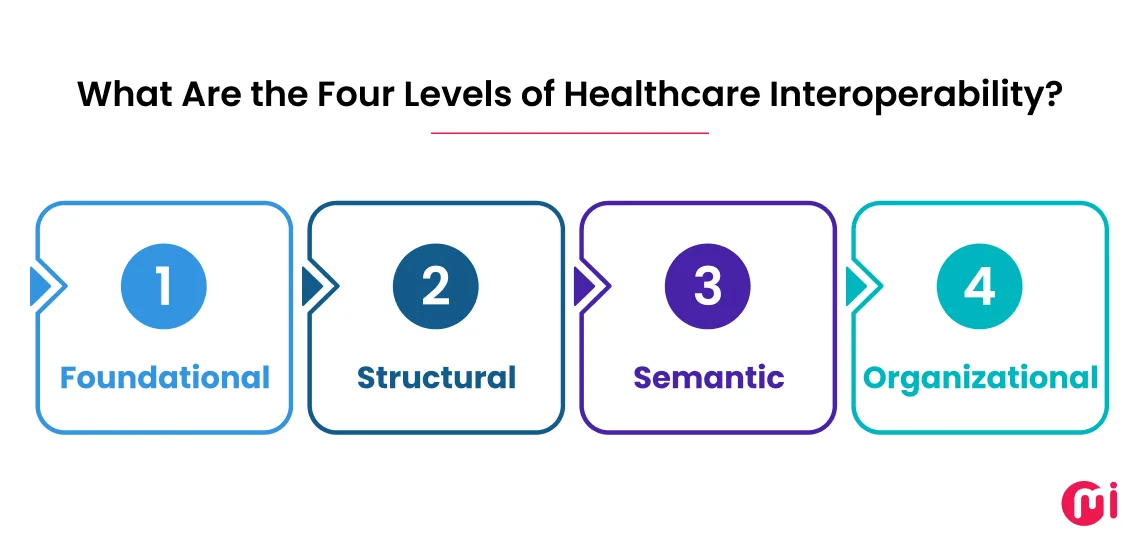
Уровень 1: Основополагающий
Он играет ключевую роль в установлении взаимосвязи между несколькими программами от разных поставщиков, которые используются в организациях здравоохранения. Он отвечает за обеспечение безопасного обмена данными между этими системами здравоохранения.
Уровень 2: Структурный
Как следует из названия, он определяет формат и синтаксис, в котором должен осуществляться обмен данными. Он позволяет системам здравоохранения интерпретировать (точно анализировать и отображать информацию) данные на уровне поля данных. Таким образом, данные могут использоваться более эффективно.
Уровень 3: Семантический
На этом уровне общие модели и кодификация данных (стандарты использования, такие как SNOMED CT или LOINC) используются в интегрированных системах здравоохранения. Таким образом, это гарантирует, что различные системы могут понимать и обрабатывать информацию таким же образом, как и совместно используемую. Этот способ обмена информацией очень важен для передовых функций, таких как поддержка клинических решений и аналитика.
Уровень 4: Организационный
При реализации взаимодействия здравоохранения на организационном уровне необходимо соблюдать политику здравоохранения и социальные, правовые и организационные соображения.
Когда эффективность ИТ-технологий в области здравоохранения достигается с учетом всех организационных условий на самом высоком уровне, это может помочь обеспечить безопасную, бесперебойную и своевременную связь и использование данных между организациями. В качестве дополнительного преимущества организации укрепляют доверие, позволяют совместное согласие и помогают всем поставщикам медицинских услуг лучше работать вместе.
Облачные интеграционные сервисы Это то, что заставляет все слои щелкать, поэтому вам лучше не пропускать его.
Примеры взаимодействия в здравоохранении
Взаимодействие в здравоохранении - это обмен и использование данных в разных системах для более скоординированного ухода за пациентами. Но важно знать, как взаимодействие в здравоохранении используется в реальном мире. Вот некоторые конкретные примеры взаимодействия в здравоохранении, которые вы также можете стремиться достичь:
1. Электронная медицинская карта (ЭХР)
EHR - Electronic Health Record - это централизованная и общедоступная запись пациентов, которая хранит информацию о диагнозах, лечении, лекарствах и результатах тестов пациентов. Специалисты здравоохранения используют совместимость EHR для легкого доступа к данным пациентов и обмена ими с другими для лучшей координации ухода за пациентами и результатов.
Пример: Пациент посещает специалиста, и его записи врача первичной медико-санитарной помощи, результаты лабораторных исследований и рецепты автоматически доступны. Все это стало возможным благодаря интегрированным системам EHR с API FHIR.
2. Обмен информацией о здоровье (HIE)
Цель HIE в здравоохранении заключается в улучшении качества, безопасности и эффективности ухода за пациентами. Благодаря этому обмену данными пациентов с использованием HIE поставщики могут улучшить координацию ухода, уменьшить медицинские ошибки, повысить эффективность и снизить расходы на здравоохранение.
Пример: Во время посещения отделения неотложной помощи в другом состоянии врачи могут мгновенно получить доступ к истории аллергии пациента и предварительным диагнозам через сети HIE, такие как eHealth Exchange или CommonWell.
3. Телемедицинские услуги
Во имя дистанционного медицинского обслуживания платформы телемедицины и телемедицины в значительной степени изменили отрасль здравоохранения. Она не только позволяет пациентам и врачам совершать виртуальные визиты и делать возможным удаленный мониторинг пациентов, но также предлагает полезную платформу для получения необходимого медицинского образования, которое каждый должен знать.
Интегрируя платформу телемедицины с вашей системой здравоохранения, вы можете достичь функциональной совместимости с точки зрения дистанционного ухода за пациентами. Эта функциональная совместимость позволяет платформам телемедицины получать данные о пациентах из EHR и обновлять клинические записи в режиме реального времени.
Пример: Виртуальная консультация через Телемедицинское приложение, такое как «Доктор по требованию» Это позволяет пациентам и поставщикам получить доступ к лабораторным результатам и лекарствам из подключенной системы больницы, обеспечивая непрерывность лечения.
4. Порталы пациентов
Это портал для конкретного пациента, который может быть в форме веб-сайта или мобильного приложения. Он позволяет пациентам получать доступ к их личной информации о здоровье 24/7 и взаимодействовать со своими поставщиками медицинских услуг для обеспечения лучшего здоровья.
Эти порталы пациентов становятся совместимыми, интегрируя их с электронными медицинскими записями (EHR). Эта интеграция делает этот портал способным не только получать доступ к информации о пациентах, расширяя его функции для доступа к медицинским записям, назначать встречи и запрашивать пополнение рецептов, общаясь со своими поставщиками медицинских услуг.
Пример: Через портал MyChart пациенты могут просматривать результаты тестов, отправлять сообщения своему врачу и запрашивать повторные заполнения рецептов. Эта платформа работает на основе совместимости между бэкэнд-системами.
5. Дистанционный мониторинг пациентов
В этом Цифровая трансформация в здравоохранении Удаленный мониторинг пациентов (RPM) является второй по величине инновацией после телемедицины.Платформы для бронирования докторов, такие как Practo и ZocdocЭто позволяет медицинским работникам удаленно контролировать здоровье пациентов с помощью интегрированных медицинских устройств, таких как жизненно важные показатели, вес и кровяное давление. Это решение считается лучшим решением для ухода за пациентами для лечения хронических заболеваний и после выписки.
Все это стало возможным благодаря совместимости RPM. Благодаря этому RPM обеспечивает бесперебойный обмен данными, скоординированный уход, лучшее принятие решений на основе условий пациента в режиме реального времени и улучшенную безопасность пациента с своевременными вмешательствами.
В RPM наряду с другими технологиями интеграция с другими технологиями Разработка решений для компьютерного зрения Также играет важную роль в обеспечении анализа визуальных данных, собранных с помощью камер, носимых устройств и других устройств.
Пример: Уровень глюкозы у пациентов с диабетом контролируется с помощью мобильного приложения, которое синхронизируется непосредственно с системой эндокринолога, что позволяет вносить коррективы без личного посещения.
Вот вам и понимание того, что Типы программного обеспечения для здравоохранения Умные команды здравоохранения создают и интегрируют ключевые функции для достижения конкурентного преимущества.
Преимущества взаимодействия в системах здравоохранения
Однако это еще более важно в отрасли здравоохранения, потому что каждый час задержки может привести к 1% увеличению риска смерти в больнице; следовательно, достижение совместимости также важно в случае модернизация устаревшей системы здравоохранения.
Итак, давайте рассмотрим преимущества взаимодействия в здравоохранении для различных заинтересованных сторон:
1. для медицинских работников
Взаимодействие в больничных процессах в значительной степени приносит пользу медицинским работникам с точки зрения оптимизации клинических рабочих процессов, снижения административных накладных расходов и повышения точности диагностики. Ниже я упомянул, как функциональная совместимость приносит пользу медицинским работникам:
- Когда системы совместимы, они имеют доступ ко всей информации, связанной со здоровьем пациентов. Используя аналитику данных, они предлагают поставщикам информацию в реальном времени, чтобы помочь им принимать обоснованные решения.
- Благодаря доступу к данным пациентов и взаимосвязанным каналам связи в области здравоохранения, поставщики могут эффективно общаться с пациентами.
- Благодаря совместимым системам здравоохранения, специалисты здравоохранения могут предотвратить недопонимание между межфункциональными отделами или внешними поставщиками.
- Стандартизированное кодирование, используемое в совместимости уровня 3, помогает уменьшить неточности в документации.
- Наконец, эти централизованно подключенные системы обеспечивают более быстрые и точные пути обработки через облачные соединения.
2. Для частных организаций здравоохранения
В системах здравоохранения, особенно в частных организациях, крупные сети больниц могут извлечь значительную выгоду из взаимодействия с точки зрения повышения эффективности операций, клинической пропускной способности, улучшения координации ухода и соблюдения нормативных требований.
- Включение унифицированных цифровых передних дверей, таких как подключенные приложения, самопроверка и многое другое.
- Видимость управления кроватями, распределения персонала и показателей эффективности помогает в оптимизированном распределении ресурсов и прогнозном моделировании для планирования спроса, что приводит к сокращению посещений в чрезвычайных ситуациях.
- Увеличение клинической пропускной способности с улучшенной координацией лечения.
3. Для организаций общественного здравоохранения
По сравнению с частными организациями здравоохранения, государственные должны управлять несколькими отраслями здравоохранения по всей стране и сосредоточиться на улучшении и защите здоровья населения. Для этого они оценивают здоровье населения, исследуют проблемы со здоровьем, сообщают информацию о здоровье, укрепляют сообщества и внедряют политику и правила, которым должны следовать все государственные и частные учреждения здравоохранения.
Взаимодействие играет ключевую роль в их операциях в области общественного здравоохранения, включая мониторинг, реагирование и планирование.
- Поддержка прозрачности и доступа к данным на уровне сообществ
- Повышение доверия к системам общественного здравоохранения
- Обеспечение эффективного распределения финансирования и ресурсов
- Получение данных, полезных для лучшего распространения вакцин и контроля заболеваний
- Сохранение стандартизированной отчетности для сокращения дублирования данных и ручного ввода данных
- Активный мониторинг эпидемий и пандемий для планирования общественного здравоохранения и целевых программ охвата
| Также знаю: The Правительство Японии (GOJ) Они инициировали свой проект по централизации всех медицинских данных из различных систем и платформ здравоохранения, доступных по всей стране. Их подход способствует широкому внедрению облачных ЭМР, ухода за пациентами с помощью ИИ и улучшению переносимости и безопасности данных, чтобы выступать в качестве столпов их оцифровки здравоохранения. |
4. для исследователей здравоохранения и клинических ученых
Исследователи здравоохранения должны работать над многоцентровыми клиническими испытаниями, проводить эпидемиологические исследования, проводить точные медицинские и геномные исследования, разрабатывать лекарства и многое другое. Следовательно, они в значительной степени полагаются на совместимые системы данных, которые могут помочь им создать богатые, деидентифицированные пулы данных для инноваций и открытий.
Совместимость приносит пользу исследователям в области здравоохранения и клиническим ученым:
- Бесшовный обмен данными между системами - EHR, лабораторные информационные системы, системы визуализации и многое другое.
- Ускоренные исследования и основанные на фактических данных идеи в режиме реального времени из нескольких источников
- Улучшение результатов лечения пациентов, не пропуская данные, особенно в области лечения хронических заболеваний, чрезвычайных ситуаций и координации между поставщиками
- Расширение сотрудничества между учреждениями - исследовательскими организациями, больницами, университетами и государственными органами
- Поддержка точной медицины, поскольку она предлагает доступ к геномике, носимым устройствам, клинической истории и данным о образе жизни.
- Соблюдение правил обмена данными (HL7 и FHIR) и стандартизированных форматов отчетности, предоставляемых такими агентствами, как FDA, CDC и EMA.
- Устранение бункеров и избыточного ввода данных, снижение эксплуатационных накладных расходов и расходов на техническое обслуживание ИТ.
5. для пациентов
Взаимодействие в здравоохранении приносит пользу пациентам во многих отношениях. Из всех преимуществ, помощь, которую оно предоставляет пациентам с лучшим доступом к их медицинской информации, имеет преимущество. Ниже я упомянул указатели, которые демонстрируют, как взаимодействие приносит пользу пациентам:
- Способствует расширению прав и возможностей пациентов, предоставляя доступ к истории болезни, рецептам и результатам тестов через безопасные порталы пациентов, которые также могут быть разделены между различными поставщиками для обеспечения непрерывности лечения.
- Это приводит к экономии средств за счет сокращения дублирующих тестов и визуализации и обеспечения меньшего количества ненужных посещений или обращений в больницу.
- Предлагает меньше процедур, основанных на ошибках, поскольку он предлагает точную историю лекарств и информацию об аллергии среди поставщиков с полными медицинскими записями.
- Позволяет пациентам принимать решения, основанные на данных, если они интегрированы с приложениями удаленного мониторинга и носимыми устройствами, предоставляя информацию о здоровье в режиме реального времени.
Совместимость — это только начало, посмотрите, где Тенденция развития медицинских приложений Направляется.
Как достичь совместимости в здравоохранении: поэтапный процесс
Для обеспечения совместимости ваших систем здравоохранения и безупречного обмена данными и информацией для улучшения ухода за пациентами требуется стратегический план с логическими шагами. Учитывая, что здесь я выделил пошаговую дорожную карту для достижения совместимости в системах здравоохранения:
Шаг 1: Анализ существующих систем
Я считаю, что ваши процессы в области здравоохранения уже оцифрованы до определенного уровня. Поэтому я бы рекомендовал оценить все ваши текущие ИТ-активы в области здравоохранения, которые включают в себя EHR, системы управления пациентами и устаревшее программное обеспечение.
Эта оценка поможет вам и нам определить резервы данных, пробелы в интеграции, неэффективность и стратегию дорожной карты в отношении необходимых улучшений.
Шаг 2: Установите четкие цели взаимодействия
Я считаю, что у каждого субъекта здравоохранения разные цели взаимодействия. Это может быть только достижение лучшей координации ухода, повышение эффективности медицинских операций, достижение выгод от затрат или что-то еще.
На этом этапе вам необходимо определить измеримые цели, которые вы хотите достичь благодаря совместимости. Эта практика может помочь вам направлять вашу стратегию и помочь согласовать технические улучшения с клиническими результатами.
Шаг 3: Создайте систему управления данными
Мы все знаем, что здравоохранение является высоко регулируемой отраслью, где каждое изменение должно проходить через стандартизированные форматы, которые поддерживают соблюдение правил.
Следовательно, как Компания по разработке программного обеспечения для здравоохранения Группа, которая придерживается стандартов здравоохранения, таких как HIPAA, GDPR и других, уделяет больше внимания созданию структуры управления данными, которая включает в себя политику, стандарты и процедуры для качества данных, безопасности и управления жизненным циклом. Это также включает в себя определенные роли и обязанности по поддержанию согласованности и соответствия во всех системах.
Шаг 4: модернизация или модернизация систем наследства
В здравоохранении устаревшие системы играют решающую роль в управлении процессами. поэтому необходимо проанализировать их, чтобы найти их слабые стороны и исправить их либо небольшими обновлениями, либо выбором. модернизация устаревших систем здравоохранения.
Эти услуги помогут вам сделать ваши устаревшие системы здравоохранения совместимыми, либо путем обновления, интеграции с API, либо выбора для использования. облачная миграцияЭто гарантирует, что ваши устаревшие системы могут эффективно общаться с новыми технологиями.
Шаг 5: Определите управление функциональной совместимостью
Далее я бы рекомендовал создать специальную структуру управления для мониторинга процессов взаимодействия. Подразумевая управление взаимодействием, я имею в виду определение ключевых показателей эффективности (KPI), процессов принятия решений и систем аудита для наблюдения за прогрессом в достижении функциональной совместимости.
Шаг 6: Используйте современные технологии интеграции
Теперь, когда все запланировано и спланировано, пришло время выбрать технологию, которую вы будете использовать для достижения совместимости в системе здравоохранения. Ниже приведены ключевые технологии, обеспечивающие совместимость здравоохранения:
- Интерфейсы прикладного программирования (API) Это позволяет обеспечить бесперебойный обмен данными между различными системами.
- Стратегия облачной миграции Это позволяет получить доступ к централизованному, масштабируемому хранению данных; обеспечить бесперебойную интеграцию данных и обмен данными в режиме реального времени; улучшить сотрудничество между командами; и принимать решения в режиме реального времени на основе улучшенной аналитики данных.
- интеграция AI в операциях в здравоохраненииКомпании могут использовать автоматизацию для картирования и преобразования данных и административных процессов, НЛП для извлечения значимой информации из неструктурированных данных, прогнозную аналитику для проактивных действий по предотвращению заболеваний на ранних стадиях обнаружения и удаленный мониторинг пациентов для проактивного ухода за пациентами на расстоянии.
Шаг 7: Сотрудничество с заинтересованными сторонами
На этом этапе я бы рекомендовал использовать три стратегии сотрудничества: обеспечить внутреннюю связь, партнерство с поставщиком правильных решений для взаимодействия и привлечь пациентов.
- Продвигайте культуру сотрудничества в вашей организации, привлекая клиницистов, ИТ-персонал и административный персонал к планированию и принятию решений.
- Партнерство с облачный консалтинг поставщики решений для обеспечения совместимости программного обеспечения, такие как MindInventory, чтобы выполнять проект совместимости плавно, хорошо согласовываясь с региональными стандартами и отраслевой практикой.
- По возможности, также включите отзывы пациентов и других заинтересованных сторон в проектирование и совершенствование совместимых систем для улучшения пользовательского опыта.
Шаг 8: Обеспечение безопасности и соблюдения
Хотя совместимость предлагает много преимуществ, она также имеет свои недостатки, связанные с безопасностью. Поэтому, будучи лидером облачных экспертов в MindInventory, я рекомендую внедрять надежные меры безопасности, такие как шифрование, контроль доступа и регулярные системы аудита безопасности для проектов совместимость.
Все эти меры помогут обеспечить, чтобы взаимодействие, которого мы достигаем, соответствовало правилам, таким как: ХипааGDPR, FHIR, HL7, ICD-10 и другие региональные стандарты для обеспечения плавного и безопасного обмена медицинскими услугами между взаимосвязанными системами.
Шаг 9: Мониторинг, измерение и оптимизация
После того, как взаимодействие было достигнуто, вы также должны Нанять специальную команду разработчиков программного обеспечения - которые являются экспертами по технологиям взаимодействия для отслеживания производительности системы, скорости обмена данными, частоты ошибок и удовлетворенности пользователей для обеспечения непрерывного улучшения.
Вы также можете включить пилотные программы и циклы обратной связи для уточнения процессов и развертывания технологий с течением времени.

Роль облака в совместимости здравоохранения
В современную эпоху, когда все взаимосвязано и доступ к информации с любого устройства и местоположения с подключением к Интернету, облачные вычисления играют ключевую роль. Тогда почему организации здравоохранения должны оставаться в прошлом?
Использование Облачные вычисления в здравоохранении играет преобразующую роль, позволяя организациям разрушать хранилища данных, оптимизировать связь и поддерживать передовую аналитику. Все это критически важные компоненты, которые защищают то, как облачные вычисления обеспечивают совместимость данных в здравоохранении.
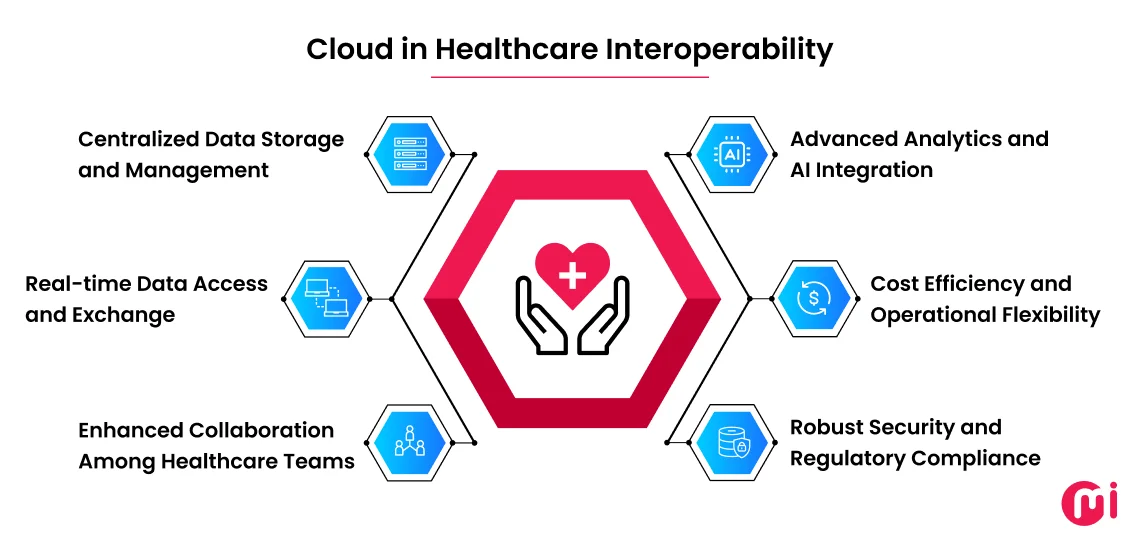
Роль облачных вычислений в здравоохранении не только ограничивается предоставлением централизованного хранения, но и предлагает практически неограниченное хранилище, позволяя медицинским организациям хранить данные о пациентах в масштабе, поступающем из EHR, изображений и результатов лабораторных исследований. Таким образом, это устраняет избыточности и ошибки, которые происходят с изолированными устаревшими системами.
Облако дает организациям здравоохранения свободу интеграции со стандартными протоколами и API для беспрепятственного подключения разрозненных приложений здравоохранения. Эта безупречная связь облегчает плавный обмен данными между поставщиками, специалистами и административными системами.
Эти взаимосвязанные системы поощряют сотрудничество между командами здравоохранения для одновременной работы над одними и теми же наборами данных независимо от местоположения. При интеграции с другими технологическими инструментами с облачными платформами он обеспечивает унифицированную связь посредством безопасного обмена сообщениями, общих панелей мониторинга с возможностями анализа данных и совместных рабочих пространств, что приводит к эффективному уходу за пациентами.
Мало того, облачная совместимость позволяет организациям здравоохранения достигать эффективности затрат, поскольку они предлагают модели оплаты по мере необходимости, что позволяет им масштабировать ресурсы на основе спроса без серьезных первоначальных инвестиций.
Не стоит забывать, что облако также обеспечивает поддержку быстрого развертывания новых решений для обеспечения совместимости, обеспечивая при этом возможность развития медицинских услуг с помощью технологий.
Кроме того, медицинские учреждения вкладывают значительные средства в Облачные службы безопасности Для обеспечения шифрования, контроля доступа и обнаружения вторжений для защиты конфиденциальных данных о здоровье, гарантируя, что совместимость не ставит под угрозу конфиденциальность пациентов.
Кроме того, вы также можете обеспечить лучшую совместимость с медицинским обслуживанием, заботясь о производительности вашего облака. Облачные управляемые сервисы.
Основные технические проблемы в достижении совместимости здравоохранения с решениями
Достижение бесперебойной совместимости данных в здравоохранении включает в себя решение нескольких сложных проблем. Ниже приведены ключевые препятствия, с которыми могут столкнуться организации при попытке достичь совместимости здравоохранения:
Объем данных и скорость
Вызов: У организаций здравоохранения есть несколько источников, которые генерируют данные о здоровье пациентов в масштабе и с высокой скоростью. Управление и обработка в режиме реального времени могут быть обременительной задачей для традиционных систем, что приводит к узким местам в производительности и в конечном итоге приводит к сбоям системы.
Решение: Требование к созданию масштабируемых, надежных систем для обработки входящего всплеска данных без ущерба для производительности.
Качество данных и управление
Вызов: Если организации здравоохранения все еще используют традиционное программное обеспечение и подходы, они могут иметь непоследовательные форматы данных, отсутствующую или устаревшую информацию и отсутствие стандартизированных структур управления данными, что может привести к ошибкам и неправильной интерпретации данных.
Решение: Чисто. Стратегии трансформации данных Политика и процедуры проверки управления имеют решающее значение для поддержания целостности и надежности данных.
Международные правила
Вызов: Если отрасль здравоохранения хочет расширить свою деятельность на глобальный уровень с совместимостью, ей, возможно, придется соблюдать различные нормативные требования, что сложно достичь в случае устаревших систем здравоохранения.
Решение: Он нуждается в индивидуальных решениях для удовлетворения меняющихся нормативных требований.
Разнородные или устаревшие системы
Вызов: Большинство организаций здравоохранения по-прежнему полагаются на устаревшие системы. Их монолитная архитектура может ограничить их связь с современными технологиями и функциями.
Решение: Возможно, вам придется полностью или частично модернизировать эти системы, интегрируя их с промежуточной программой. Однако решение об этом зависит от того, как запрограммирована устаревшая система.
Блокировка информации
Вызов: Собственные системы и контракты могут препятствовать легкому обмену информацией, что создает барьеры между поставщиками и затрудняет предоставление подключенного, ориентированного на пациента ухода.
Решение: Вы можете использовать API-архитектуру и открытые стандарты совместимости, такие как FHIR и HL7, и предоставить пациентам с правом собственности на данные возможность решать проблемы блокировки информации.
Стандарты совместимости здравоохранения, которые вы должны знать
В руководстве по взаимодействию HIMSS в области здравоохранения упоминаются стандарты данных о здоровье, предоставляемые специалистами в области информатики. Я знаю, что это слишком много технических, отраслевых деталей, но приятно знать, как работает взаимодействие в отрасли здравоохранения.
Здесь мы перечислили соответствующие стандарты совместимости данных о здоровье в пяти ключевых типах:
Словарные стандарты
Независимо от того, какой тип связи или обмена данными происходит между системами здравоохранения, они должны интерпретировать одно и то же, а не одно, имеющее несколько значений.Стандарты этой категории определяют необходимые словари, терминологии, наборы кодов и системы классификации для обеспечения эффективной связи между совместимыми системами здравоохранения.
- CPT (текущая терминология процедур): Это код, определенный Американской медицинской ассоциацией (AMA), чтобы представить плату за медицинские услуги, выполняемые во время встреч, которые не связаны с госпитализацией.
- МКБ-10 и 11 (Международная классификация болезней, 10-й и 11-й пересмотр): Этот тип классифицирует / предоставляет коды для болезней, диагнозов и состояний здоровья.
- LOINC (имена и коды идентификаторов логических наблюдений): Предоставляет универсальные коды для стандартизации медицинских измерений, наблюдений и документов.
- СНОМЕД-КТ (Систематизированная номенклатура медицины – клинические термины): Кроме того, представляя «ответ» на «код вопроса» об тесте или измерении LOINC, эта всеобъемлющая терминология клинического здоровья помогает обеспечить согласованность представления клинического содержания для лучшей совместимости.
Стандарты содержания
Стандарты контента гарантируют, что структурированный и последовательный контент может сделать совместимые системы точно считывающими, обрабатывающими и представляющими данные о здоровье независимо от формата.
- C-CDA (Консолидированная архитектура клинических документов): Указывает структуру резюме пациента, таких как заметки об увольнении, отчеты о ходе лечения и непрерывность документов по уходу, включая и гармонизируя эффекты от HITSP, HL7 и IHE.
- HL7 (уровень здоровья 7): Это широко распространенный стандарт обмена сообщениями, который определяет структуру и семантику клинических данных и документов для обмена между системами здравоохранения.
Транспортные стандарты
Эти стандарты определяют формат сообщений, архитектуру документов, клинические шаблоны, связи данных и многое другое, которые должны быть обменены между компьютерными системами с помощью методов «толкать» и «тянуть».
- DICOM (цифровая визуализация и коммуникации в медицине): В основном устанавливаются стандарты для связи и управления медицинской информацией визуализации в совместимых системах здравоохранения.
- FHIR (Ресурсы оперативной совместимости в области здравоохранения): Хотя FHIR известен тем, что предоставляет форматы и элементы для обмена данными в области здравоохранения между связанными системами, он также определяет стандарты для API.
- IHE (Интеграция в медицинское предприятие): Улучшает взаимодействие, определяя профили интеграции и то, как стандарты работают вместе в конкретных рабочих процессах здравоохранения.
Стандарты конфиденциальности и безопасности
Этот тип определяет права отдельных лиц (более с точки зрения административного способа), чтобы знать, что, когда, кем и с какой целью их личная информация о здоровье была собрана, доступна и раскрыта.
- HIPAA (Закон о переносимости и подотчетности в сфере медицинского страхования): Законодательство США, обеспечивающее конфиденциальность и безопасность информации о здоровье пациентов.
- GDPR (Общий регламент по защите данных): Европейское законодательство, которое защищает персональные данные и регулирует обмен данными, включая медицинские записи.
- TEFCA (Trusted Exchange Framework and Common Agreement) - это рамочная программа обмена и соглашения. Работает в США как национальная основа для обмена медицинской информацией.
Стандарты идентификаторов
Стандарты идентификаторов присваивают уникальные коды пациентам, поставщикам и организациям для точного отслеживания и управления медицинскими записями.
- EMPI (Индекс корпоративных пациентов): Уникальный идентификатор для каждого пациента в разных системах.
- MRN (Medical Record Number) - медицинский рекорд. Идентификатор пациента для внутреннего учета.
- NPI (идентификатор национального поставщика): Уникальный идентификатор для медицинских работников и организаций в США.
- OID (идентификатор объекта): Используется для уникальной идентификации элементов данных, систем или учреждений в глобальном контексте.
Заключение
Завершая это, я бы сказал, что теперь достижение совместимости в здравоохранении не просто «хорошо иметь», но и критически важно. Когда данные свободно перемещаются по отделам, клиницисты тратят меньше времени на борьбу с изолированными системами и больше времени на пациентов. Административные команды дышат легче, потому что рабочие процессы становятся проще. И руководство видит реальную рентабельность инвестиций, поскольку утечка доходов уменьшается, а операционная эффективность растет.
В MindInventory у нас есть эксперты с опытом работы с системами здравоохранения, чтобы сломать эти барьеры, используя облачные архитектуры, API на основе FHIR и надежные структуры управления для обеспечения бесшовного и безопасного обмена данными.
Один из последних проектов – Система управления пациентом Одна организация здравоохранения (которая привлекла 5,6 млн долларов для роста) сократила административную нагрузку на 80% и увидела измеримый рост удовлетворенности пациентов, объединив 10+ разрозненных систем в единую взаимодействующую экосистему, обеспечивая соблюдение нормативных требований.

FAQs о совместимости в здравоохранении
HL7 и FHIR обеспечивают общий «язык» для обмена данными о здоровье. пакет протоколов обмена сообщениями HL7 и маршрут клинических транзакций (например, лабораторные заказы, результаты). FHIR основывается на этом, чтобы упростить интеграцию EHR, мобильных приложений и аналитических платформ.
Взаимодействие движется к полностью подключенной экосистеме, основанной на платформах API для обмена данными в режиме реального времени, национальных структурах, таких как TEFCA в США, для унификации политики и технических стандартов, а также на основе ИИ, наложенных на объединенные данные для прогностической помощи.
Да. Предоставляя клиницистам полное, современное представление об истории пациента, совместимые системы помогают предотвратить дублирование тестов и процедур, вредные взаимодействия с лекарственными средствами, отмеченные предупреждениями в реальном времени, ошибочные диагнозы из-за неполных записей и уменьшенные ошибки в лечении и диагностике, повышая безопасность пациентов в условиях ухода.
Совместимость позволяет клиническим исследовательским группам беспрепятственно интегрировать данные из EHR, лабораторных систем, носимых устройств и реестров, устраняя ручную транскрипцию и ускоряя каждый этап испытания.













